מה זה השתלת קרנית?
כאשר חלק מן השכבות של הקרנית או כל השכבות של הקרנית פגומות ומפריעות לראייה בצורה שלא ניתנת לתיקון מספק על ידי אמצעים לא פולשניים, ייתכן אינדיקציה להשתלת קרנית. בעת השתלת קרנית מסירים את הרקמה הפגומה במטופל ומשתילים במקום רקמה מתורם שנפטר.
מאמרים אחרונים בתחום של השתלות קרנית

מומחה קרנית
מומחה קרנית – כל מה שצריך לדעת על המומחיות ברפואת עיניים מומחה קרנית הוא רופא עיניים שעבר הכשרה מיוחדת לטיפול במחלות והפרעות הקשורות לקרנית –

מיפוי קרנית מכבי
מיפוי קרנית מכבי – מה זה ולמה זה חשוב? מיפוי קרנית הוא בדיקה חשובה המתבצעת על מנת לקבל תמונה מדויקת של פני הקרנית – השכבה

קרנית העין
קרנית העין: תפקידה ומבנה קרנית העין היא שכבה שקופה וקשיחה הנמצאת בחלק הקדמי של העין, והיא מהווה את השכבה החיצונית ביותר של גלגל העין. הקרנית
השתלת קרנית החלמה
השתלת קרנית החלמה: מדריך מקיף השתלת קרנית היא תהליך רפואי מורכב שמצריך התאוששות זהירה ומעקב רפואי. במדריך זה נעסוק בשלבים השונים של ההחלמה, ההנחיות וההמלצות
מהי קרנית?
הקרנית היא החלק הקדמי השקוף של העין המכסה את קשתית העין, האישון והלשכה הקדמית. הקרנית יחד עם העדשה ממקדות את קרני האור, והקרנית מספקת כשני שליש מהכוח האופטי הכולל של העין.
מהי השכיחות של של מחלות קרנית והשתלות קרנית?
מחלות של הקרנית מדורגות כגורם החמישי לעיוורון בעולם. השתלת קרנית היא ההשתלה הנפוצה והמוצלחת ביותר בבני אדם עם ההשתלה הראשונה שהושלמה בשנת 1905.
היסטוריה של השתלות קרנית
טכניקות השתלת קרנית מודרניות מייצגות את שיאה של מאות שנים של רעיונות, ניסויים והתמדה. המנתח הצרפתי פלייה דה קוונגסי היה הראשון שהציע להשתמש בחומר שקוף להחלפת קרנית אטומה בשנת 1789. השתלת קרנית עם רקמות מחיות (xenografts) הועלה לראשונה על ידי קארל הימלי בשנת 1813, ובהמשך, בוצע ניסוי ראשון ללא הצלחה ב1824 על ידי תלמידו פרנץ רייזינגר. ריצ'רד קיסאם ביצע את ההשתלת קרנית הראשונה המוצלחת מרקמה של חיה ב1838 וההשתלת קרנית הראשונה מרקמה אנושית בוצע רק לאחר התפתחויות בחומרי הרדמה וחומרים אנטיספטיים ובוצע על ידי אדוארד זירם בדצמבר 1905. הניתוח בוצע על חקלאי בן 45 עם כוויות כימיות בקרנית מסיד.
התפתחויות אחרונות בהשתלות קרנית
אנטומיה ופיזילוגיה של הקרנית
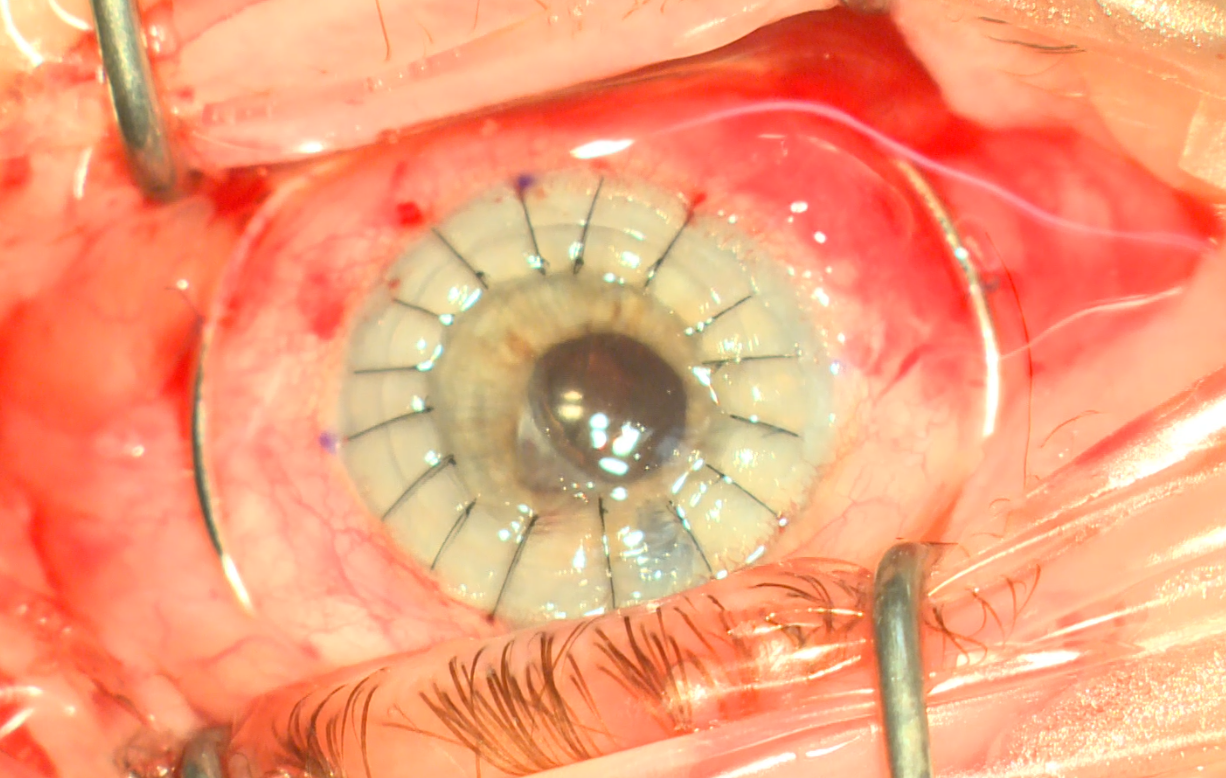
ההתקדמות המדעית באימונולוגיה, טכניקה כירורגית ושימור רקמות הובילו להתפתחויות רבות בתחום של השתלות קרנית. אחרי שבמשך עשרות שנים הסוג השתלת קרנית הדומיננטית הייתה החלפה של כל שכבות הקרנית בעובי מלא (Penetrating Keratoplasty) כפי שמוצג בתמונה מימינכם, העשרים השנים האחרונות הביאו להתפתחויות משמעותיות כולל היכולת להחליף באופן סלקטיבי את שכבת האנדותל ולמהפכה בתחום.
גריט מלס (Gerrit Melles) תיאר לראשונה קרטופלסטי אחורי (Posterior Lamellar Keratoplasty\PLK, תהליך שבו רק שכבה מסוימת של הקרנית הוחלפה. לאחר ביצוע חתך קטן בלימבוס, האנדותל, שכבת הדצמט והסטרומה האחורית הוסרו והוחלפו בשתל מתורם המורכב מאותן שכבות קרנית אשר הוצמדו למקומם בעזרת בועת אוויר. בהמשך, מארק טרי (Mark Terry) עשה מודיפיקציה בטכניקה של הPLK בשנת 2001, כולל שימוש בחומר ויסקו-אלסטי במקום בועת אוויר ושינה את שמו של הפרוצדורה לDLEK (קיצור ל Deep Lamellar Endothelial Keratoplasty).
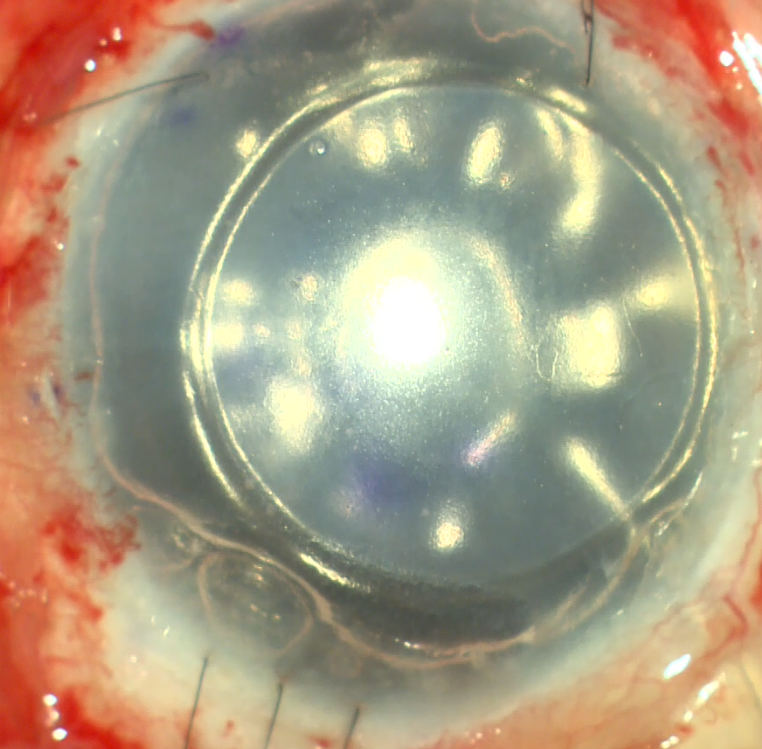
בשנת 2004, גריט מלס פיתח את הטכניקה עוד יותר על ידי הסרת רק האנדותל המארח ודצמט (כלומר דצמטורקסיס), תוך מניעת הצורך בהסרה של רקמת הסטרומה, והחלפה בשתל מתורם המורכב מאנדותל, דצמט וסטרומה וטכניקה זו נקראה DSEK (קיצור של Descemet Stripping Endothelial Keratoplasty).בהמשך, ביצוע חיתוך הרקמה של התורם באופן אוטומטי על ידי מיקרוקרטום נקרא DSAEK (קיצור של Descemet Stripping Automated Endothelial Keratoplasty). מימינכם דוגמא של שתל דיסק עם צורך בתפרים מינימאליים.
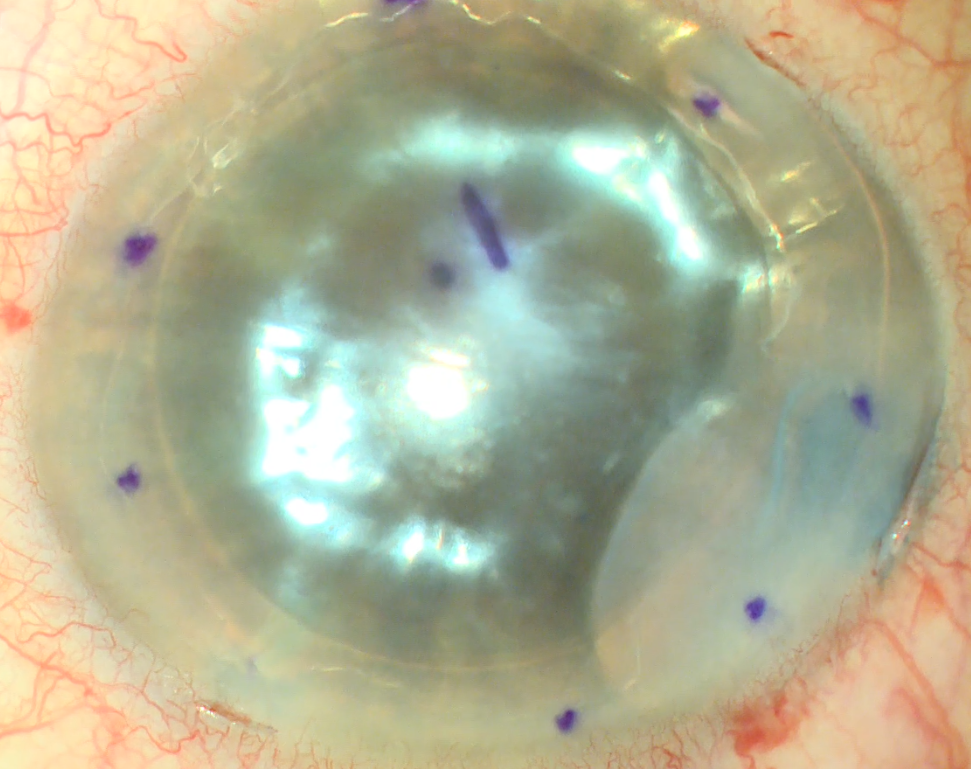
בשנת 2006 הטכנולוגיה פותחה עוד יותר על ידי השתלת שתל קרנית המורכב מאנדותל ודצמט בלבד ללא סטרומה אחורית וטכניקה זאת נקראה DMEK (קיצור ל Descemet Membrane Endothelial Keratoplasty). כיום, השתלת קרנית בעובי חלקי מסוג זה הולך ותופס תאוצה בתור האפשרות שמביאה לתוצאת הכי טובות מבחינת חדות ראייה ומבחינת סיכויים לפתח דחיית שתל. בתמונה ימינכם דוגמא של שתל דימק ללא צורך באף תפר בקרנית.
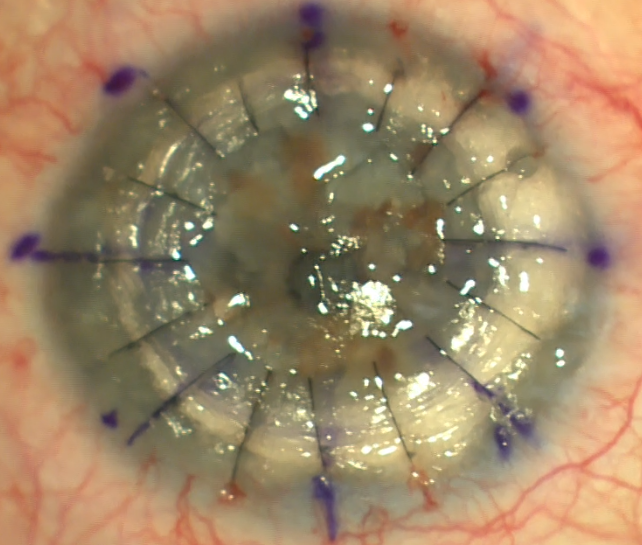
טכניקת השתלת קרנית סלקטיבית המחליפה את שתל הקרנית הקדמית היא הקרטופלסטי הקדמית העמוקה הקדמית (DALK) שזה קיצור של Deep Anterior Lamellar Keratoplasty, לפיה השתל מהתורם מחליף את האפיתל, שכבת באומן וסטרומה של הקרנית. ניתן לראות דוגמא של מקרה של דאלק בו הוחלפו רק השכבות החיצוניות של הקרנית בשיטה שנקראת Big Bubble (שאריות הבועות נצפות בהיקף של הקרנית בתמונה).
מקרואנטומיה
הקרנית היא מבנה שקוף חסר כלי דם המגן על מבנים בתוך העין ותורם לשני שליש מכוח האופטי שלה. הקרנית קמורה, קוטרה כ 11.5 מ"מ עם עובי סביב (550-565 מיקרון במרכז) ועובי סביב 610-640 מיקרון בהיקף. הקרנית מעוצבבת בצפיפות על ידי עצבים ציליארים ארוכים שמקורם בשלוחה האופתלמית של עצב הטריגמנילי.
מיקרואנטומיה
השכבות כוללות מקדימה לאחורה (מבחוץ לפנים) את האפיתל, שכבת באומן, סטרומה, דצמט ואנדותל.
האפיתל הוא המחסום המגן העיקרי של העין, מספק משטח אופטי חלק ומבצע פונקציות אימונולוגיות. הוא מורכב מ 5 עד 7 שכבות תאים במרכז ו 7 עד 10 שכבות תאים בפריפריה, עם עובי משוער של כ50 מיקרון. תאי גזע אשר מגיעים מהלימבוס נודדים מרכזית ומחליפים תאי אפיתל שאבדו על פני השטח.
השכבה של באומן היא רקמה קשוחה חסרת תאים המורכבת בעיקר מקולגן מסוג I ו- V
סטרומת הקרנית מספקת חוזק מכני וכוח אופטי ומורכבת מסיבי קולגן מסודרים באופן קבוע, גליקוזאמינוגליקנים וקרטוציטים מחוברים זה לזה, בשכבות דחוסות או בלמלות (lamella). במרכז הקרנית יש 200 למלות, עם צפיפות דחיסה גבוהה הרבה יותר באזור הקדמי בהשוואה לחלק האחורי של הסטרומה. בDALK, כאשר מכניסים את בועת האוויר כדי להפריד בין האנדותל ודצמט לבין הסטרומה האחורית, יש מישור טבעי של הפרדה שנוצר כ10 מיקרון מעל הצדמט. לכן, היו הצעות שאזור זה של הסטרומה האחורית הוא שונה מבחינה אנטומית והוא נקרא שכבת טרום דצמט או שכבה על שם דואה (Dua's Layer).
הממברנה של דצמט הוא מבנה של 7-10 מיקרון המורכב מקולגן ולמינין מסוג IV ומופרש על ידי תאי האנדותל באופן רציף. אנדותל הקרנית הוא שכבה חד שכבתית פשוטה של תאים העשירים במיטוכונדריה ואחראים לשמירה על השקיפות הקרנית.
אינדיקציות להשתלת קרנית
אינדיקציות לשתל קרנית בעובי מלא כוללות קרטוקונוס, אקטזיה, מחלות ניווניות, דיסטרופיות, קרטיטיס, עכירות מולדת, טראומה כימית/מכנית לקרנית, והשתלות חוזרות. האינדיקציות המובילות המדווחות באזור תלויות בגורמים סוציו-פוליטיים, גיאוגרפיים וכלכליים.
השתלת קרנית אנדותליאלית כוללת כמה סוגים כגון: PLK, DLEK, DSEK, DSAEK, DMEK כאשר הלכה למעשה מבוצעים היום DSAEK וDMEK. השתלת קרנית אנדותליאלית איננה מתאימה לחולים עם אנדותל קרנית בריא כמו קרטוקונוס. אינדיקציות לשתל קרנית אנדותליאלית כוללות: ניוון אנדותל על שם Fuchs, ניוון פולימורפי אחורי, ניוון אנדותל תורשתי מולד, קרטופתיה בולוסית (PBK), תסמונת אנדותל אירידו-קורניאלי ושתלים אנדותליאלים קודמים.
אינדיקציות להשתלת קרנית קדמית עמוקה (DALK) כוללות אינדיקציות המתייחסות לפתולוגיה של הקרנית הקדמית (אפיתל, שכבת באומן וסטרומה), כגון קרטוקונוס וצלקות בקרנית אשר לא בעובי מלא.